Die Hypospadie
Zitat Prof. Rokitansky: Wenn die Buben „sauber werden“ und keine Windel mehr tragen belegen sie psychologisch ihr äußeres Genitale zunehmend mit Wichtigkeit. Daher sollten Hypospadiekorrekturen vor dem „sauber werden“ erfolgen. Auch der Umstand, dass der Harnstrahl nicht nach vorne sondern nach unten gerichtet ist wird von den Buben belastend empfundenen. Dazu kommt die Krümmung des Penis, wo eine gerade Erektion nicht möglich ist. Hier sind wir Kinderchirurgen gefordert den Buben zu helfen. Ich sehe es mit Freude, dass an meiner Abteilung in der Klinik Donaustadt (ehem. Donauspital – SMZOst) ein Zentrum für die Hypospadiebehandlung entstanden ist.
Die Hypospadie zählt zu den häufigen angeborenen Fehlbildungen des Urogenitalsystems. Gerade die hochgradigen Hypospadien stellen hohe Anforderungen an den Operateur. In der Vergangenheit sind über 300 verschiedene Operationstechniken beschrieben worden mit mehr oder weniger hohem Komplikationsrisiko und unterschiedlichem kosmetischem und funktionellem Resultat. In der Regel handelt es sich um aufwendige Konzepte, die oft mehrere chirurgische Eingriffe beinhalten. An unserer Abteilung werden nahezu alle Formen der Hypospadie tunlichst in einer einzigen Operation korrigiert.
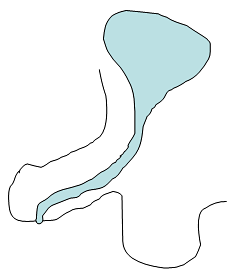
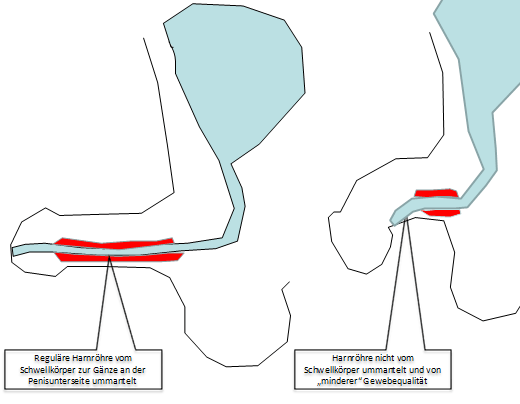
Prinzip der Hypospadie: Die Harnröhre mündet nicht an der Penisspitze, ist kürzer angelegt und die Harnröhrenöffnung findet sich an der Penisunterseite.
Definition:
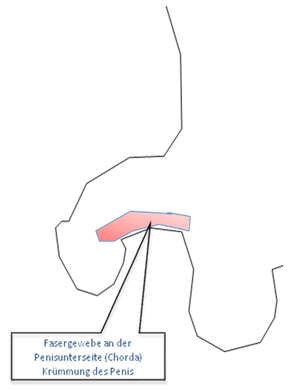
Die Hypospadie stellt eine komplexe angeborene Fehlbildung (Fehlentwicklung) der männlichen Harnröhre und der sie umgebenden Strukturen dar: Die äußere Harnröhrenöffnung (Meatus urethrae externus) ist – je nach Schweregrad - zwischen dem Damm (Perineum) und der Eichelspitze (Glansspitze) lokalisiert. Ebenso bestimmend für den Schweregrad ist die Fehlentwicklung der beiden großen Schwellkörper (Corpora cavernosa; Problem: Krümmung bei Erektion) und kleineren Schwellkörpers (Corpus spongiosum) der um der Harnröre liegt. Der feste mehrschichtige Gewebemantel (Tunica dartos und die Buck'sche Faszie) ist an der Unterseite (Ventralseite) des Penis verwachsen und zeigt zusätzlich derbes Fasergewebe (Chorda), das den Schwellkörpern anliegt. Das Ausmaß der Penisschaftverkrümmung beeinflusst ebenso den Schweregrad dieser Anomalie. Die Vorhaut (Präputium) ist meist als sogenanntes „Schürzenpräputium“ an der Penisunterseite gespalten und liegt „kapuzenförmig“ über der Eichel an. Die Raphe (dunkler pigmentierte, gerade Hautfalte an der Penisunterseite) weist einen gestörten Verlauf auf und die Arteria frenularis (arterielles Gefäß, das die die Vorhaut mit Blut versorgt) ist doppelt angelegt.
Embryologie (Entwicklung während der Schwangerschaft):
Unter dem Einfluss der männlichen Sexualhormone (Testostreon) kommt es nach der 4. Schwangerschaftswoche zur Entwicklung des männlichen Genitales aus der ursprünglichen gemeinsamen (männlich/weiblich) Genitalanlage. Die embryonale männliche Harnröhre entwickelt sich in 3 Abschnitten: posteriorer (vom Harnblasenhals weg) – peniler (im Penisbereich) und glandulärer Anteil (in der Eichel).
Ventrolateral der Kloakenmembran verinigen sich mesodermale Zellhaufen zu den Gentalhöckern aus denen sich der Phallus entwickelt. Zur selben Zeit wächst das Septum urorectale quer gegen die Kloakenmembran und teilt die Kloake in den Sinus urogenitalis und das Rektum, somit wird die Kloakenmembran in die Urogenitalmembran (ventral) und Analmembran (dorsal) geteilt. Aus dem Sinus urogenitalis bildet sich die Harnblase und die Pras prostatica und die Pars membranacea der Urethra. Die Urogenitalmembran bildet sich in der Folge zurück während lateralseitig Urethralfalten und Genitalfalten entstehen, die Ausgangspunkt für die weitere Entwicklung von Harnröhre und Skrotum ist. Die Urethralrinne, welche durch das Längenwachstum des Phallus und des Sinus urogenitalis entsteht, schiebt sich unter Einfluss von Testosteron nach ventral und die Urethralfalten schließen sich darüber – penile Harnröhre. Der Meatus urethrae externus liegt zu diesem Zeitpunkt im Bereich des Sulcus coronarius. Aus mesenchymalen Strukturen dorsal der Urethralrinne bilden sich die Corpora cavernosa. Der glanduläre Harnröhrenanteil formt sich aus ektodermalen Zellen die zapfenartig in die Glans einwachsen, in der Folge kommt es zu einer Verschmelzung beider Harnröhrenanteile. Ektodermales Gewebe schiebt sich als Penisschafthaut von ventral über die Urethra. Diese wächst distal über die Glans und formt das Präputium
Die Hypospadie stellt daher die Folge einer Entwicklungshemmung in der 9. – 13. Schwangerschaftswoche dar. Höhergradige Hypospadien gehen in der Regel mit einer Verkrümmung des Penisschaftes einher. Welche sich jedoch nicht ausschließlich auf die Chorda (Kombination aus Rudiment des Corpus spongiosum, Fehlentwicklung der Tunica dartos und Buck'schen Faszie und Hautdysplasie) zurückzuführen ist. Möglicherweise spielt auch eine eigenständige Fehlbildung der Corpora cavernosa eine Rolle, da sich in histologischen Untersuchungen kein Unterschied zwischen dem Chordamaterial bei Penisschaftverkrümmung und demjenigen ohne Penisschaftverkrümmung nachweisen lässt.
Ätiologie (Ursache der Störung):
Als ein auslösender Faktor ist ein Rezeptordefekt für männliche Sexualhormone Testosteron und Dihydrotestosteron gesichert. Zusätzlich dürfte jedoch auch eine hormonelle Störung auf testikulärer Ebene (Hodenebene) vorliegen, da eine Testosteronsubstitution (lokal oder systemisch) zu einem Größenwachstum des Penis ev. sogar mit einer Milderung der Penisschaftverkrümmung führt. Umweltfaktoren werden im Zusammenhang mit der Dioxinbelastung (Seveso Chemieunfall), der Wohnortnähe zu Sondermülldeponien (EUROHAZCON Study) und intensiverem Kontakt zu Pestiziden innerhalb der beruflich - landwirtschaftlichen Tätigkeiten diskutiert.
Häufigkeit:
Die Häufigkeit der Hypospadie wird mit 1: 300 Buben angegeben. Bekannt ist eine familiäre Häufung: 8% der Väter weisen eine Hypospadie auf, das Risiko für ein männliches Geschwisterkind wird mit 21% angegeben.
Zusätzliche Fehlbildungen:
Ein Maldescensus testis (Kryptorchismus: der Hoden liegt nicht regulär im Hodensack sondern in der Nähe der Leiste) und eine Hernia inguinalis (Leistenhernie, Leistenbruch) finden sich bei Vorliegen einer Hypospadie signifikant häufiger, insbesondere bei den höhergradigen Formen (-30%). Weiters finden sich auch gehäuft Fehlbildungen am oberen Harntrakt (-5,5%), wie z.B. Ureterabgangsstenosen, VUR (vesikoureteraler Reflux), Nierenagenesie (Fehlen einer Niere). Aus diesem Grund muss eine Ultraschalluntersuchung der gesamten Harnwege erfolgen.
Hypospadie und Intersex:
Eine hochgradige Hypospadie kann mit einem intersexuellen Genitale morphologisch Ähnlichkeiten aufweisen, eine genetische Verwandtschaft besteht jedoch nicht. Eine diagnostische Abgrenzung zum Intersex sollte bei allen hochgradigen Hypospadieformen, insbesondere dann, wenn die Hoden nicht tastbar vorliegen erfolgen.
Klassifikation der Hypospadie:
Die Einteilung der Hypospadieformen richtet sich nach der Lokalisation des Meatus urethrae externus, d.h. der Mündung der Harnröhre:

„Milde Form“ einer Hypospadie: Hier ist der Penis bei Erektion nicht gekrümmt und die Harnröhre mündet eben gerade nicht im Bereich der Eichelspitze, eventuell im unteren Eichelbereich oder knapp vor dem Eichelbeginn.
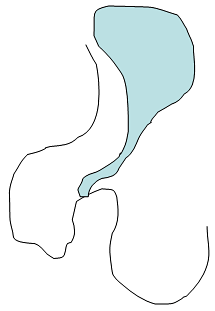
Höhergradige Form einer Hypospadie: Die Harnröhre mündet an der Penisunterseite, weit entfernt von der Eichel und bei der Erektion ist der Penis gekrümmt. Die Vorhaut ist an der Unterseite gespalten!
Einteilung der Hypospadien:
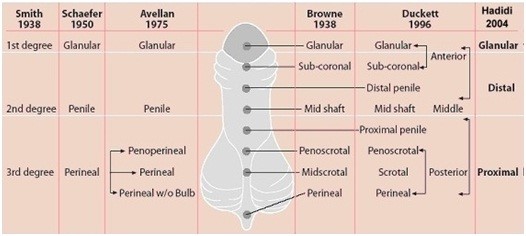
Pediatric Surgery Digest 2009
Die Gradeinteilungen der Hypospadien im Vergleich der Autoren (Smith, Schaefer, Brown, Duckett, Hadidi), wo man erkennen kann, dass die ursprüngliche Einteilung in 3 Schweregrade (Smith) auch heute wieder eine Renaissance erlebt und gebräuchlich ist (Hadidi 2004).
Einen wesentlichen Einfluss auf den Schweregrad hat das Ausmaß der Penisschaftverkrümmung und die Fehlentwicklung des Corpus spongiosum, also jenes blutgefüllten Schwellkörpers der die Harnröhre ummantelt. In bestimmten Fällen endet der Schwellkörper vor der äußeren Harnröhrenmündung und die verbleibende Harnröhre ist nur aus einem „häutigen – dünnwandigen Schlauch“ aufgebaut. Dieser „minderwertige“ Anteil der Harnröhre kann für Verlängerungsplastiken kaum verwendet werden, so dass wodurch aufwendigere Operationsverfahren gewählt werden müssen um postoperative Komplikationen (z.B. Fistelbildung) zu vermeiden.
Therapie:
Das Ziel ist ein aufrechter Penis mit einem regulär positioniertem Meatus urethrae externus (Harnröhrenöffnung im Eichelspitzenbereich, so wie es normalerweise der Fall ist) mittels einzeitiger (nur 1 Operation, wie es an unserer Abteilung angestrebt und in nahezu allen Fällen möglich ist) oder sehr selten geplanter mehrzeitiger Korrektur (mehrfache Operationen). Die einzeitige Korrektur - mit dem Behandlungsziel das Kind mit einer einzigen Operation zu behandeln - ist auch bei hochgradigen Hypospadieformen (penoscrotal bzw. proximal) möglich.
Die Korrekturoperation muss mit Mikroinstrumentarium und der Lupenbrille durchgeführt werden, so Prof. Rokitansky. Es stehen zahlreiche Methoden für Hypospadiekorrektur zur Verfügung, die je nach Ausprägung (Gradeinteilung der Hypospadien) und individuellem Befund zur Anwendung gebracht werden. So kann es sich erst intraoperativ ergeben das Korrekturverfahren zu ändern bzw. operative Schritte anzupassen. Großen Stellenwert für den Erfolg, bzw. einen komplikationslosen Heilungsverlauf, hat die Erfahrung des Operateurs. Er sollte mit mehreren Techniken vertraut sein um auch intraoperativ die Korrektur der individuellen Gewebesituation anzupassen.
Beispiele von Korrekturoperationen:
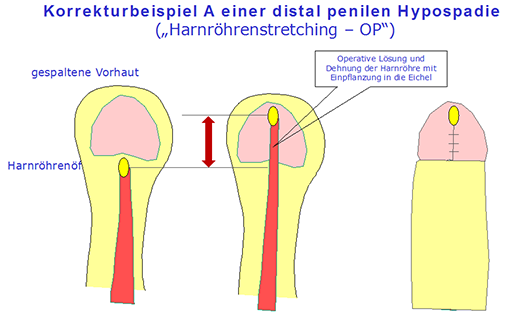
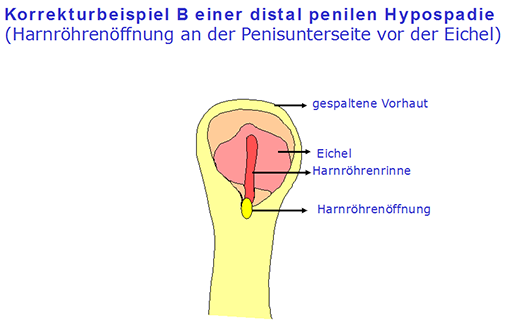
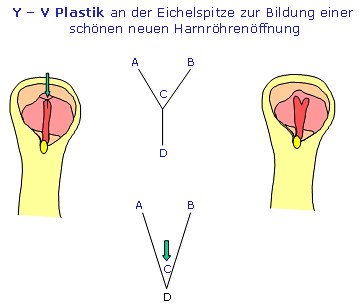
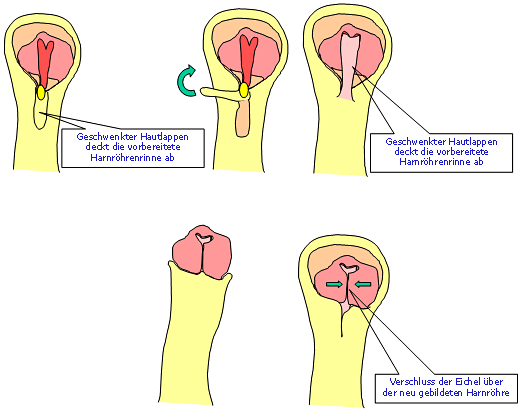
Im Laufe der letzten 100 Jahre wurden zahlreiche Operationsmethoden und nachfolgende Modifikationen beschrieben:
Für die Korrektur einer glandulären bis coronaren Hypospadie ohne Verkrümmung hat sich die "meatal advancement and glanuloplaty procedure" (MAGPI) durchgesetzt. Ein weiteres Verfahren stellt die Methode nach Mathieu (perimeatal – based flap) dar. Bei distalen Hypospadien (Harnröhrenöffnung nahe der Eichel) mit geringer Chorda (Krümmung des Penis durch Fasergewebe) kommt die z.B. Schwenklappenplastik mit Y–V Harnröhrenmündungsplastik (Hadidi), oder die Inzisionsharnröhrenplastik (Snodgrass: tubularized, incised plate urethroplasty), oder fallweise auch die "pull through" – Durchzugs-Harnröhrenplastik (auch Urethraelongation nach Beck; hier wird die Harnröhre von den Schwellkörpern zum Teil gelöst und in gedehntem Zustand bis an die Eichelspitze gebracht; die Elastizität der Harnröhre ermöglicht diese Korrekturform) zum Einsatz. Gestielte, d.h. voll vaskularisierte Vorhautlappen (aus dem inneren Vorhautanteil) die zu einer kompletten Harnröhre geformt werden (onlay island flap, tubed transverse island flap nach Duckett) sind geeignet um einen längerstreckigen Defekt bei proximal peniler bis skrotaler Hypospadie (Harnröhrenöffnung im Hodenbereich) zu korrigieren.
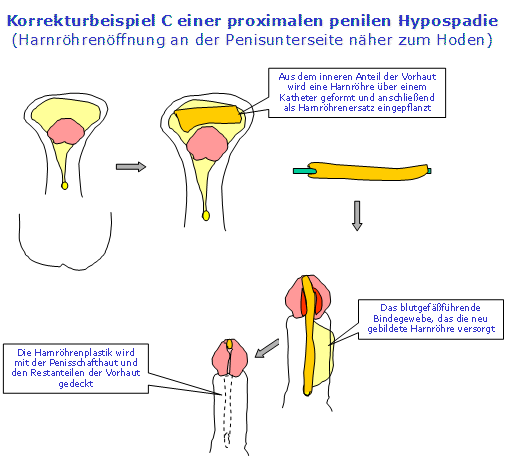
Beispiel einer Harnröhrenplastik aus dem inneren Anteil der Vorhaut für höhergradige Hypospadieformen
Mehrzeitige Operationsverfahren werden in manchen Zentren bei hochgradiger Hypospadie mit ausgeprägter Penisschaftverkrümmung angewendet, wobei im ersten Akt der Penisschaft aufgerichtet wird, eine Hautverlagerung und einige Monate später die definitive Korrektur mit der Urethralplastik (z.B. n. Denis Browne, King, Bracka) erfolgt. Freie Hautlappen, Blasen- und Mundschleimhaut kommen im Notfall auch für den Harnröhrenersatz in Frage, vor allem dann, wenn vorangegangene Korrekturoperationen fehlgeschlagen sind und beispielsweise keine „Restanteile der Vorhaut“ mehr für die plastische Rekonstruktion der Harnröhre vorhanden sind. Bei höher- bis höchstgradigen Hypospadien hat sich, in seltenen speziellen Fällen ein spezielles Therapiekonzept, bestehend aus einer präoperativen streng lokalen Hormonsubstitution (Stufe 1: Testosteron - Salbenbehandlung) mit nachfolgender einzeitiger operativen Korrektur (Stufe 2) durchgesetzt.
Testosteron – Salbenvorbereitung: Da die Komplikationsraten bei der höhergradigen Hypospadieform, insbesondere bei der Anwendung von mehrzeitigen Korrekturmethoden deutlich höher liegt, kann eine lokale (örtliche) Hormonbehandlung mit einer Testosteronsalbe angewandt werden. Über 4 Wochen vor der Operation wird streng örtlichl am Penis eine 1-2% Testosteronsalbe 2x täglich aufgetragen (priming). Dies führt zu einem vorübergehenden Größenwachstum des Penis und zu einer verbesserten Durchblutung (Vaskularisation) sowie zu einer Verfestigung des Gewebes insbesondere der dysplastischen Penisschafthaut. Diese Therapie ist bei hochgradigeren Gewebemängeln einzusetzen. Das Problem dieser Behandlung besteht darin, dass nach dem notwendigen Beenden der Hormonsalbenbehandlung das örtliche Gewebe an Volumen verliert und sich wieder seiner ursprünglichen Form nähert. Dies könnte auch für die etwas öfteren Heilungskomplikatioen unter Testosteronvorbehandlung verantwortlich sein (17,7% zu 30% Macedo et al. 2012). Hier müssen weiter Ergebnisse abgewartet werden.
Der Operationszeitpunkt hat sich im Laufe der Jahrzehnte immer weiter vorverlagert. Heute sehen wir als günstigen OP Termin das Zeitfenster vom 12. - 18. Lebensmonat, da in Studien nachgewiesen werden konnte, dass in diesem Zeitraum die psychische Belastung am geringsten ist. Solange die Buben noch eine Windel benötigen (tragen) ist der Penis nicht Inhalt der emotional besetzten Körperwahrnehmung, so Prof. Rokitansky. Im Kindergarten wird es zum Problem wenn Buben nicht „im Stehen“ im Strahl nach vorne urinieren können sondern sich auf einem WC hinsetzen müssen. Sie fühlen sich diskriminiert und in ihrem Männlichkeitsselbstwert eingeschränkt. Zur psychischen Entlastung von Kindern ist auch die stationäre Mitaufnahme eines Elternteiles, gerade in der prä- und postoperativen Phase, von großer Bedeutung. Der Einsatz von mikrochirurgischen Instrumenten sowie optischen Hilfen erleichtert die Operation am kleinen Genitale.
Bei langstreckigen, also hochgradigen Hypospadieformen, empfiehlt sich ein Harnröhrenaufbau aus dem inneren Anteil der Vorhaut (Modifikation des sogenannten "tubed transverse island flap"), oder auch ein Harnröhrenaufbau durch seitlich gestielte Penisschafthaut durchgeführt. Nach Lösung der Penisschafthaut erfolgt die Abtragung des derben Bindegewebes (Chordagewebes) an der Penisunterseite das die Krümmung der Schwellkörper - und damit des Penis - verursacht. In der Regel ist das ausreichend. Sollte in sehr seltenen Fällen eine weitere korrekturbedürftige Penisschaftverkrümmung bestehen (Überprüfung mittels intraoperativer künstlicher Errektion), so wird eine Korrektur nach Nesbit angeschlossen. Die Harnröhre wird bis tief an die Basis mobilisiert und in dem Bereich mit einer regulären Struktur des Corpus spongiosum (stark durchblutetes Gewebe welches um die Harnröhre liegt) angefrischt. An dieser Stelle erfolgt die Anastomose (Verbindung) mit einer aus dem inneren Vorhautanteil geformter Harnröhre. Dabei wird ein rechteckiges Hautstück über einem weichen Silikonkatheter zur zukünftigen Harnröhre geformt. Eine Längsnaht mit einzelnen kleinsten Nähten ermöglicht einen flüssigkeitsdichten Gewebehautschlauch. Nach leichter Lösung der seitlichen Eichelanteile (sog. Glansflügel) erfolgt die Eichelplastik (Glansplastik). Der ventrale Hautdefekt wird mit dem restlichen Schürzenpräputium (gespaltene Vorhaut) durch Verlagerung gedeckt. Feines Instrumentarium, auch Mikroinstrumentarium und eine Lupenbrille sind unabdingbar notwendig! Die Prinzipien der plastisch chirurgischen Gewebebehandlung sind Grundvoraussetzung und jede Traumatisierung, z.B. mit groben Pinzetten oder auch die Austrocknung des offen liegenden Gewebes ist zu vermeiden. Wir vermeiden es die Durchblutung des Penis während der Operation durch Anlegen eines Gummizügels zu drosseln. Eine Vorgangsweise, die von vielen Chirurgen routinemäßig angewendet wird und nach unserer Ansicht ungünstig ist. Das Gewebe soll auch während der Operation mit frischem sauerstoffreichem Blut durchströmt sein. Wenn der Blutfluss zu lange gedrosselt wird kommt es nach der Operation zu ungünstigen Schwellungen (Ödem) des Gewebes. Ein Faktor, der die Heilung nicht gerade begünstigt. Die Harnröhre wird nur bei den schweren/größeren Hypospadieeingriffen über etwa 10 Tage geschient (nur bei schwersten Formen!) und der Harn über einen zusätzlichen punktierten „suprapubischen“ Katheter abgeleitet. Während der Liegedauer der Katheter wird eine antibiotische Therapie verabreicht. Eine Fixation der Patienten im Bett wird strikt von uns abgelehnt. Die Kinder können sich frei bewegen. Harnsäckchen werden beim Laufen beispielsweise in den Hosenbeinen im Oberschenkelbereich verstaut.
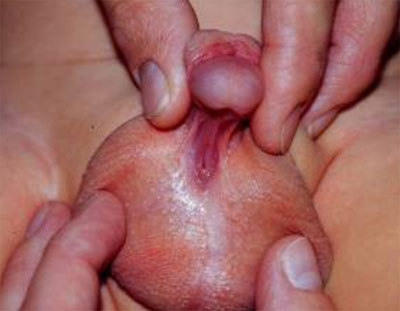
Hochgradige Hypospadie mit der Harnröhrenöffnung im Hodenbereich VOR der Korrektur OP:
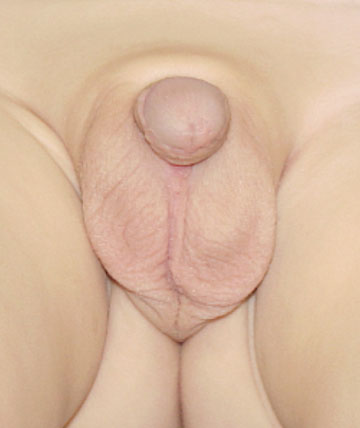
Hochgradige Hypospadie NACH der Korrektur in einem einzigen operativen Korrektureingriff:
Zu möglichem Komplikationen:
Zitat Prof. Rokitansky: Eines der Grundprinzipien der Komplikationsvermeidung ist es im Rahmen der Korrekturoperation genau auf die Gewebedurchblutung zu achten und zartes – resorbierbares Nahtmaterial zu verwenden. Der Harn ist gegenüber dem umgebenden Gewebe „aggressiv“ und ernährt im Gegensatz zum Blut nicht die Harnröhre. Zusätzlich sollten die Kinderchirurginnen und –chirurgen eine Lupenbrille verwenden.
Grundsätzlich sind die postoperativen Komplikationen vom Schweregrad der Hypospadie und der daraus abgeleiteten Operationsmethode abhängig. Die Harnröhrenfistel (auch mehrfache Fisteln kommen vor) ist die häufigste postoperative Komplikation der Hypospadiekorrektur und tritt vor allem dann auf, wenn beispielsweise bei der Korrekturoperation der geweblich - minderwertige Anteil der Harnröhre, der nicht von dem blutgefüllten Schwellkörper ummantelt ist, belassen wurde. Das Fistelrisiko liegt nach einzeitigem Verfahren einer Hypospadie 1. Grades bei bis zu 5%; einer Hypospadie 2. Grades bei bis zu 12% und Hypospadien 3. Grades haben ein Fistelrisiko von 20%. Mehrzeitige Verfahren weisen ein deutlich höheres Risiko von bis zu 40% auf. An unserer Abteilung liegt eine Fistelbildung auch bei den höchstgradigen Hypaspadien unter 3%. Die Fistelbildung erfordert eine nochmalige Operation wobei mit einer speziellen Technik darauf geachtet wird, dass die Nahtreihen der einzelnen Gewebeschichten nicht direkt übereinander liegen (Schwenklappen). Vorbeugend gegenüber der Fistelbildung ist die Abdeckung längerer Nahtreihen an der operierten neuen Harnröhre zusätzlich mit körpereigenem Bindegewebe vorort abzudecken.
Die zweithäufigste Komplikation ist die Striktur (Enge durch Narbenbildung im Bereich der hergestellten Harnröhre) welche meist im Bereich der Anastomose zwischen originärer Harnröhre und Neourethra (künstlich gebildete Harnröhre) oder im Eichelbereich (das feste Gewebe der Eichel drückt die neu gebildete Harnröhre zusammen) auftritt. Diese Engstellen können relativ einfach endoskopisch mittels einer so genannten „Erweiterungsschlitzung“ (Resektoskop) behandelt werden.
Weiters kann eine unvollständig durchgeführte Chordektomie (operative Auflösung der Penisschaftkrümmung) im Rahmen des Größenwachstums zu einer neuerlichen ungünstigen Penisschaftverkrümmung führen.
Meatusstenosen (Enge der neu gebildeten Harnröhrenöffnung) und Harnröhrendivertikel sind beschrieben. Aber auch Hautbrücken, narbige Verziehungen sowie die Ausbildung von Talgretentionspfröpfen beeinflussen das kosmetische Resultat. Abzulehnen ist die Verwendung von haartragenden Hautteilen, wie es beispielsweise bei der Hodenhaut der Fall ist.Zusammenfassung:
- Hypospadien sind in der Regel mit einer einzigen Operation zu beheben.
- Eine Hypospadiekorrektur gehört in jene Hände und an eine kinderoperative Abteilung, wo eine große Erfahrung im Umgang mit Kindern und mit dieser Fehlbildung vorhanden ist!
- Eine Korrektur in Form einer einzigen OP wird angestrebt und ist möglich!
- Bei leichten und mittelgradigen Hypospadien verwenden wir keine Schienung (Katheter) der Harnröhre!
- Eine so genannte „Fixation“ (Festbinden!) des Kindes, wie sie immer noch da und dort Anwendung findet, wird von uns strikt abgelehnt, ist nicht notwendig und entspricht nicht dem Stand des Wissens.
- Eine Hypospadiekorrektur gehört in jene Hände und an jene Abteilung, wo eine große Erfahrung im Umgang mit dieser Fehlbildung vorhanden ist!
Weiterführende Informationen/Studien:
Zum Thema Phimose oder Vorhautverengung







