Gastroöesophagealer Reflux (GÖR)
Gastroesophgeal Reflux Disease (GERD)
Der gastro-oesophageale Reflux (GÖR) bedeutet, dass Mageninhalt zu oft und zu lange in der Speiseröhre zurückfließt, dort verbleibt und zu Schleimhautreizungen, bzw. in späteren Stadien Gewebeschäden führt.
GÖR kommt bei jedem Menschen vor, besonders bei Kindern im ersten Lebensjahr, wo die ventilartige Abdichtung zwischen Speiseröhre und Magen noch nicht vollständig ausgebildet ist. Diese Abdichtungsfunktion verbessert sich mit dem Wachstum des Kindes.
Zur Abdichtungsfunktion
Bei Neugeborenen, Säuglingen und Kindern kann vermehrtes Erbrechen oder „Spucken“, „Hüsteln“ oder übermäßig gehäufte Atemwegsinfekte auf einen GÖR hinweisen. Das liegt daran, dass die „Abdichtung“ der Speiseröhre gegenüber dem Magen erst die volle Funktion aufbauen muss. Wichtig sind hier die Längen des unteren Speiseröhrenschließmuskels und jene der Speiseröhre im Bauchraum (also unter dem Zwerchfell). Ein 2 Wochen altes Kind hat beispielsweise eine „Abdichtungsstrecke“ von etwa 1cm, diese verlängert sich zunehmend und hat bereits bei einem 6 Monate alten Kind eine Länge von 3,5cm.
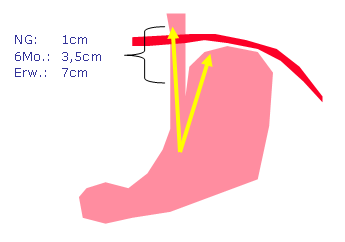
Das bedeutet, dass sich die „Abdichtungsfunktion“ der unteren Speiseröhre mit der Größenzunahme des Kindes verbessert. Es ist aber wichtig zu betonen, dass neben dieser Abdichtungsfunktion auch eine gestörte Magenentleerung zur Magenüberfüllung und darauffolgendem GÖR führen kann. Daher ist es notwendig auch die Magenentleerung des Kindes zu untersuchen, vorzugsweise mittels der Ultraschalldiagnostik. Bei einem so genannten Pförtnerkrampf (hypertrophe Pylorusstenose) beispielsweise ist die Magenentleerung hochgradig behindert, es kommt bei überfülltem Magen zum GÖR und die Säuglinge erbrechen „im Schwall“ häufig. Die ärztliche Untersuchung ist unumgänglich und sollte zeitnah erfolgen.
Kinder mit einem GÖR ohne Magenentleerungsstörung (manchmal fließt die gefütterte Milch einfach aus dem Mund) sollten die Nahrungszufuhr in aufrechter Position erhalten, danach aufrecht gehalten und über den Tag nicht flach liegend, sondern mit hochgelagertem Oberkörper in einer „hoch gestellten Wippe“ (Kindersitz) umsorgt werden. Dazu kommen häufige kleine Nahrungsmittelmengen und eingedickte Nahrung. In den meisten Fällen helfen diese Maßnahmen um die ersten Lebensmonate, in denen das Problem am häufigsten ist, zu bewältigen. Kinder können auf einen GÖR in Form des „Sandifer – Syndroms“. Dabei führen sie oftmals rhythmische Bewegungen des Halses aus, wo dieser auch schief gehalten wird. Auch Rumpfbewegungen können vorkommen. Es handelt sich dabei um Versuche durch eben geschilderte Bewegungsmuster das unangenehme Gefühl im Hals, das durch den Reflux entsteht, wegzubekommen. Andauerndes Hüsteln und übermäßig gehäufte Atemwegsinfekte sollten bei Kindern an einen GÖR denken lassen, wo weitere Untersuchungen zu Abklärung notwendig werden.
Für einen GÖR mit Krankheitswert können mehrere Faktoren verantwortlich sein, so dass hier eine genaue Untersuchung erfolgen sollte.
Folgende Faktoren sind nach heutigem Stand des Wissens wesentlich:
- Genügende Speichelsekretion
- Übereinstimmende Kontraktionen der Speiseröhre, die festere Nahrung und Flüssigkeit in Richtung des Magens befördert. Hier unterscheidet man primäre (Schluckakt), sekundäre und spontane Kontraktionen (Entleerung der Speiseröhre bei GÖR; „clearing function“).
- Eine ausreichende „Reinigungsfunktion“ durch genügend Speichel, Peristaltik und Gravitation (aufrechte Position).
- Ein ausreichend langer (> 2cm) und funktionstüchtiger (> 6mmHg Ruhedruck) unterer Ösophagusschließmuskel. Gastrin beispielsweise, ein Hormon, das vom Magen bei Dehnung ausgeschüttet wird, erhöht den Schließmuskeldruck.
- Die Strecke der Speiseröhre, die im Bauchraum verläuft. Hier sollte die Strecke ebenfalls um 2cm sein, damit eine gute Abdichtungsfunktion zustande kommt.
- Ein spitzer so genannter „HIS-Winkel“ (gelb gezeichnet), der den Übergang zwischen Speiseröhre und Magen beschreibt.
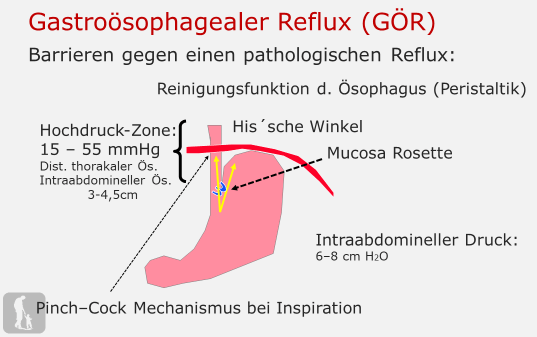
- Eine so genannte „Pinchcock-Action“ während jedes Atemzuges. Hier wird durch eine Muskelschlinge des Zwerchfells die Speiseröhre bei tiefer Einatmung abgedrückt, d.h. geschlossen.
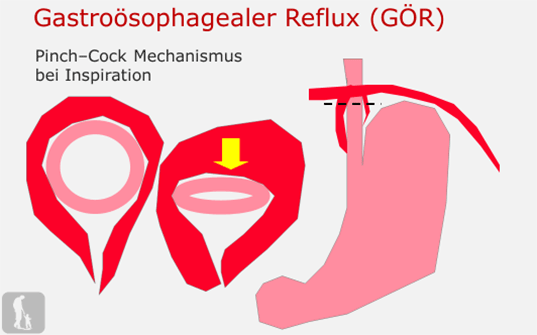
- Eine normale Magenentleerung. Hier kann z.B. in einer Situation der gestörten Magenentleerung, so wie beispielsweise bei Vorliegen einer hypertrophen Pylorusstenose (siehe oben) ein GÖR auftreten.
- Medikamente, Hormone und verschiedene Nahrungsmittel.
- Angeborene Defekte, wie z.B. das Vorliegen einer Ösophagusatresie, einer Zwerchfellhernie oder großer Bauchdeckendefekte. Hier sind neben den veränderten Ausgangsbedingungen durch die Missbildung auch die anatomischen Gegebenheiten zu berücksichtigen, die durch die operative Korrektur hervorgerufen werden, bzw. werden müssen. Bei einer Ösophagusatresie, d.h. einer Unterbrechung der Speiseröhre ist diese in der Regel zu kurz angelegt und bei der Verbindung der Speiseröhrenanteile wird der untere Speiseröhrenschließmuskel in den Brustkorb verlagert und die Strecke der Speiseröhre, die im Bauchraum verlaufen soll, verkürzt. Auch ein zu weites Loch im Zwerchfell (Hiatushernie; Hiatus oesophageus), durch welches die Speiseröhre in den Bauchraum übertritt (Hiatus oesophageus), kann zum GÖR führen.
- Kinder mit ausgedehnten Lähmungen, geistigen Behinderungen oder starken Wirbelsäulenverkrümmungen (hochgradige Skoliose) ist der GÖR gehäuft und mit konservativen Maßnahmen (Magensäure - Blocker, Oberkörperhochlagerung, etc.) oftmals nur unzureichend behandelbar. Hier ist die notwendige ventilartige Abdichtung der Speiseröhre gegenüber dem Magen durch eine Operation herzustellen.
Wichtig ist es immer wieder zu betonen, dass bei allen Kindern, die an chronischem Husten (Lungenentzündungen) leiden an einen möglichen GÖR gedacht werden muss. Das kommt daher, dass Magensaft der in kleinsten Mengen eingeatmet (Mikroaspirationen) wird zur Reizung, Entzündung und Infektionsanfälligkeit des Bronchial- und Lungengewebes führt.
Untersuchungsmethoden:
- Die Ösophagus – Impendanz - Messung (wird routinemäßig an unserer Kinder- und Jugendchirurgie durchgeführt) misst den Widerstand in der Speiseröhre über einige Stunden, in verschiedenen Körperpositionen, beim Husten und in verschiednen Körperpositionen. Diese moderne Messmethode ermöglicht eine sehr genaue Aussage über die Funktion der Speiseröhre und insbesondere auch den Reflux von Magensaft- oder Dünndarm (Duodenal-) saft in die Speiseröhre. Letztere führen zu Entzündungen, die falls sie über Jahre vorliegen eine bösartige Entartung des Gewebes hervorrufen können.
- Die Ösophagoskopie (Endoskopie; Speiseröhrenspiegelung):
Hier wird mit einem flexiblen Endoskop die Speiseröhre in Allgemeinnarkose (Kinder) gespiegelt und untersucht. Falls ein krankhafter Reflux vorliegt kommt es zu entzündlichen Veränderungen bis hin zu Schleimhautdefekten. Die entzündlichen Veränderungen werden biopsiert, d.h. eine Gewebeprobe entnommen, die im Anschluss histologisch untersucht wird. - Die pH-Metrie über einen längeren Zeitraum (24h):
Hier wird eine dünne Sonde über die Speiseröhre bis in den Magen vorgeschoben und an verschiedenen Stellen „Säuremessungen“ vorgenommen. Eine Refluxepisode in die Speiseröhre bewirkt eine pH - Wert Abfall (<4 über 15-30 Sekunden). Die tiefen pH - Werte (<4) sollten maximal einen Zeitraum von weniger als 5,5% in 24h einnehmen. Krankhafte Refluxe haben einen pH – Wert von weniger als 4 und reichen über eine verlängerte Zeitdauer von 5 Minuten. - Die Ösophagusmanometrie, wo die Drucke in den verschiedenen Speiseröhrenabschnitten erfasst werden können. Hier läst sich gut die propulsive, also vorantreibende Schluckwelle darstellen.
- Die Ösophagusszintigraphie zeigt mittels einer mit Technetium markierten Speise einen GER, eine ungenügende „Reinigung“ der Speiseröhre aber auch eine gestörte Magenentleerung. Diese Methode wird heute, als aufwendige und belastende Untersuchung, im kindermedizinischen Bereich sehr selten angewandt
Therapieansätze:
Die Therapie des GÖR bei Säuglingen und Kindern besteht vorrangig aus konservativen Maßnahmen. Diese beinhalten bei Säuglingen beispielsweise die Hochlagerung des Oberkörpers (Wachzustand), gehäuft, über den Tag, viele kleine Nahrungsportionen, oder auch das „eindicken“ der Nahrung. Während des Schlafens ist die Oberkörperhochlagerung nicht empfohlen.
Medikamentös konzentriert man sich auch die Neutralisierung (Magensäure – Blocker) des Magensaftes bzw. Duodenalsaftes.
Bei neurologisch geschädigten Kindern mit GÖR, bei anatomischen Pathologien (Hiatushernie, Malrotation, Zwerchfelldefekt,...), bei fortgeschrittener Reflux - bedingter Vernarbung der Speiseröhre muss die Abdichtungsfunktion chirurgisch hergestellt werden.
Die Korrekturverfahren haben folgende gemeinsame Charakteristika:
Verlagerung einer genügend großen Strecke an Speiseröhre in den Bauchraum, also jener Strecke, die unter dem Zwerchfell liegt. Einschlagen des Speiseröhrenteiles, der unmittelbar vor dem Magen liegt in eine Magenmanschette. Die Manschette wird aus Anteilen des sogenannten „Magenfundus“ gebildet. Je nachdem wie sehr die Speiseröhre vom Magenanteil ummantelt wird spricht man von der:
- Semifundoplikation (Toupet o. Thal)
- Fundoplikation (Fundoplikatio nach Nissen)
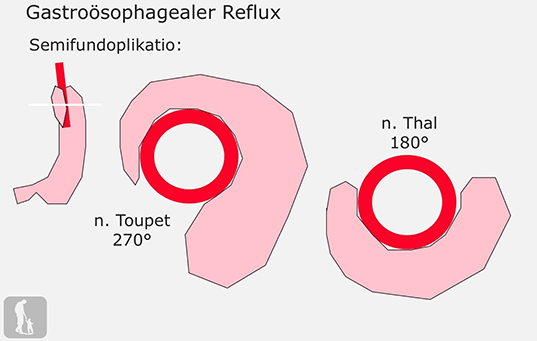
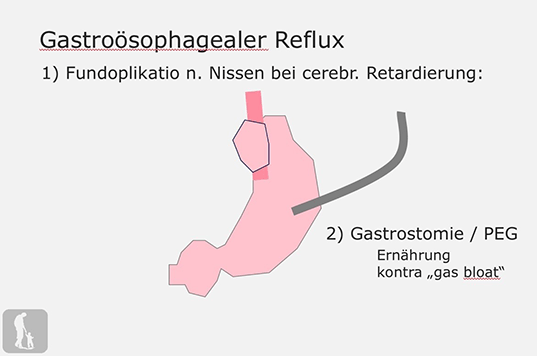
Die wirksamste Antirefluxoperation ist die 360° Manschette nach NISSEN und sie bewährt sich besonders in den schweren Fällen (Kinder mit neurologischen Defiziten). Ein Problem kann vereinzelt darin bestehen, dass die Patienten nach dieser Abdichtungsoperation nicht mehr richtig aufstoßen und erbrechen können. Öfters habe jedoch gerade diese Kinder auch einen künstlichen Magenzugang (PEG – Sonde, Gastrostomie) so dass hier die überschüssige Luft abgelassen werden kann. Um Rezidive zu vermeiden empfiehlt sich die Verwendung von nicht resorbierbarem Nahtmaterial. Prof. Rokitansky fixiert auch das Zwerchfell an der präparativ- befreiten unteren Speiseröhre, so dass hier die Strecke die im Bauchraum verlaufen soll fest vorgegeben ist. Man kann diesen Eingriff auch laparoskopisch durchführen. Wenn sich eine Magenentleerungsstörung findet (bis zu 50%) und vor allem in jenen Situationen, wo intraoperativ der sogenannte Antrumast des N. vagus (Nervus Latarjet - zieht an der Speiseröhre über den rechten Magenrand bis zum Magenausgang) nicht geschont werden konnte empfiehlt sich eine sogenannte Pyloroplastik, d.h. eine Erweiterung des Magenausganges.







