Lymphangiom / Hygrom
Lymphangiome zählen zu den benignen vaskulären Malformationen. 5% der vaskulären Veränderungen sind den Lymphangiomen zuzuordnen. Sie sind zu 57% schon bei der Geburt vorhanden. In etwa 16% treten Lymphangiome in den ersten 3 Lebensmonaten auf. 80% sind bis zum 1. Lebensjahr klinisch nachweisbar. Lymphangiome weisen üblicherweise eine dem Wachstum des Kindes proportionale Größenzunahme auf und zeigen keine spontane Rückbildungstendenz. Beim Auftreten eines Lymphangioms im Hals- und Mundbodenbereich mit großen und kleinen Lymphzysten spricht man von einen Hygrom.
Es gibt aber auch so genannte „Mischformen“, wo Hämangiomanteile (von den Blutgefäßen abgeleitet) und Lymphangiomanteile (von den Lymphgefäßen hergeleitet vorhanden sind).
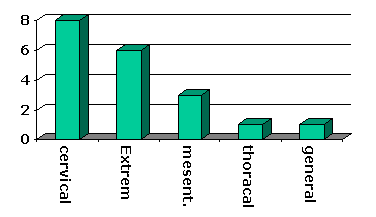
Häufigste Lokalisation unserer Lymphangiompatienten
Klinisch zeigen sich die Lymphangiome als großzystische Form, eine weiche Raumforderung unter intakter Haut, während die kleinzystische Form kleine intracutane Bläschen zeigt und auch ein infiltratives destruktives Wachstum in die benachbarten Gewebe und Organe aufweisen kann und sich an großen Gefäß- und Nervensträngen ausbreiten kann. In seltenen Fällen können große orofaciale Lymphangiome auch zu respiratorischen Problemen führen, die ein notfallmedizinisches Management wie z.B. eine Tracheotomie erfordern.
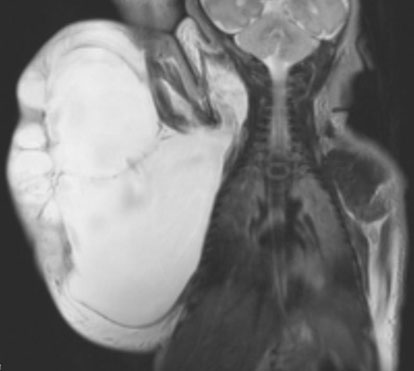
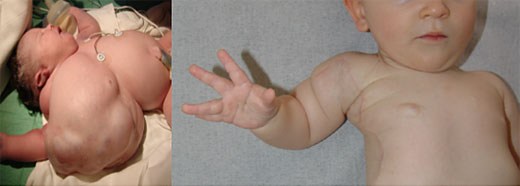
Ausgedehntes Hygrom der rechten oberen Extremität auf den Brustkorb übergreifend. Hier wurden die Lymphangiomzysten in einer mehrstündigen Operation schrittweise von den Muskeln, Gefäßen und Nerven gelöst und die Brustwarze einschließlich dem, dort vorhandenen Brustdrüsengewebe an die richtige Stelle am Brustkorb transplantiert. Das Kind kann die Hand heute problemlos bewegen.
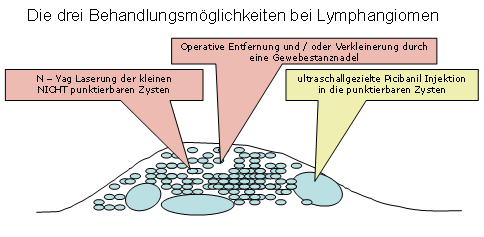
Ergänzend oder alternativ zur chirurgischen Resektion führen wir auch eine Verödungstherapie mit dem Präparat „Picibanil (OK – 432)“ durch. Dabei handelt es sich um Produkte eines abgetöteten Erregers (Streptokokkus A) der in hoher Verdünnung (1:10) in die jeweilige Lymphangiomzyste injiziert wird. Bei kleineren Zysten, die tiefer im Gewebe liegen wird mittels Ultraschall die Zyste geortet und die Punktion ebenfalls mittels Ultrascahll gesteuert. Es kommt zu einer „Sterilen Infektion“ mit entsprechender Rötung und Schwellung. Danach veröden (verkleben) die zystischen Lymphangiomanteile. Diese Therapie ist besonders dann einzusetzen, wenn eine Operation auch unter modernsten technologischen Voraussetzungen Nerven, Gefäße und beteiligte Organe gefährdet.
Zusätzlich zu der Picibanil Injektion, die in erster Linie bei punktierbaren Zysten sinnvoll erscheint, ist es in bestimmten Fällen erfolgreich das klein- oder mikrozystische Lymphangiom intraluminal mit einem Nd–Yag Laser zu behandeln. Dabei wird das Lymphangiom an einer Stelle punktiert und die Laserfaser in das Gewebe vorgeschoben und anschließend wieder zurückgezogen. Dieser Vorgang wird in fächerförmigen Punktionskanälen wiederholt, so dass schließlich große Anteile der Geschwulst mit der Laserenergie in Kontakt kommen. Das Resultat ist ein teilweiser Gewebeuntergang der schwammartigen Geschwulst. Das laserbehandelte Lymphangiomgewebe wird vom Körper abgebaut (resorbiert).
Somit besteht folgendes Spektrum an Behandlungsmöglichkeiten, die bildlich wie folgt dargestellt sind: